壹/只有神经重症医师需要关注大脑
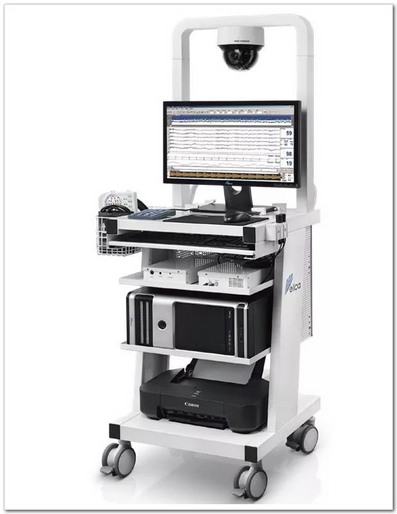
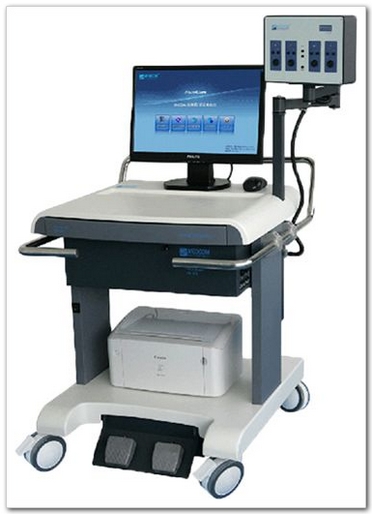
神经监护仪:“脑循环+脑功能+基本体征”多模态同步监测
1、脑外伤、蛛网膜下腔出血(SAH)后的癫痫、脑血管痉挛同步监测
2、缺氧、缺血性脑血管病(HIE)的癫痫发作与血管再通同步监测
3、脑死亡的联合判定
4、神经血管偶联评估

视频脑电图仪:脑地形图、睡眠分期、多种分析算法;极强抗干扰能力等
1、癫痫的诊断及对癫痫发作类型及综合征的诊断
2、对昏迷病人意识状态的评估;癫痫外科前癫痫灶定位
3、非惊厥持续状态的诊断
ICP监测被认为会增加治疗强度,继而给患者带来潜在的损伤并不能改善预后。Best-TRIP研究经常被错误的作为反对监测ICP的证据,而该研究将监测应用与治疗滴定进行了不恰当的组合。现在争论的焦点不应该是如何针对ICP进行监测或治疗,而是如何解释和处理。
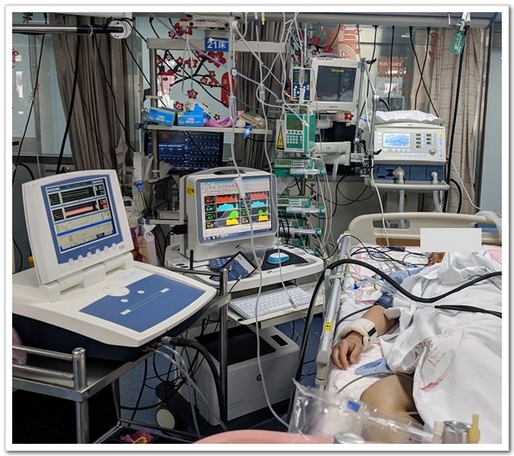
多模态同步监测系统:TCD+无创连续血压+ICM+
1、连续无创血压监测、连续脑血流监测、无创颅内压
2、脑血流自动调节能力评估、个体化血压控制
3、最优灌注压
等等
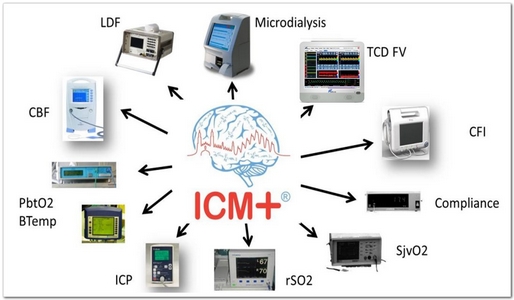
剑桥大学ICM+软件分析平台:
1、以平博网页版,平博(中国)平博(中国)TCD为载体,可接入多种设备信号,进行同步监测
2、对接入的信号数据进行整合分析,得出二次参数如脑血流调节参数、最优灌注压等等。

自动探头监护系统:
1、自动检索颅内血管、自动定位目标血管、自动追踪最佳血流信号
2、连续4h以上脑血流长程监测
3、全球唯一
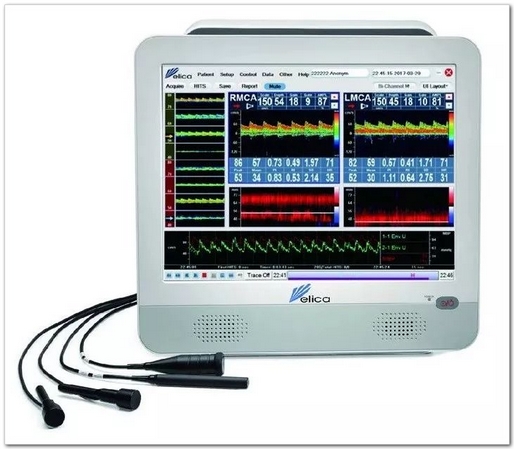
便携一体机:
1、脑血管痉挛监测、颅内压增高监测、脑死亡判定
2、术中脑血流监测
3、常规脑血流检查、发泡试验、微栓子监测
等等

大脑损伤后最佳目标血糖控制仍有争议。严格血糖控制至正常空腹水平会增加低血糖风险,尤其在缺乏经验的人员实践中。在小型观察性研究中,正常(低)血糖水平与脑血糖渗透量降低有关,并会导致底物输送提升。另一方面,高血糖是心跳骤停后神经功能预后及病死率的独立危险因子。根据最近的一项荟萃分析,严格血糖控制可略改善TBI患者神经功能预后,并有统计学意义。所以,关于最佳目标血糖控制的争论还远远没有结束,同时不能忽视的是,在神经危重症患者中无论是低或高血糖均与较差的临床预后相关。
肌电图/诱发电位仪:
1、肌电图、神经电图、视觉诱发、听觉诱发、体感诱发等
2、糖尿病性、肾毒性周围神经病变;神经源性、肌源性损害;重症肌无力、多发性肌炎、肌无力综合征的诊断
3、诈聋、诈盲等司法鉴定
缺血性脑卒中时,常规溶栓治疗时间窗3h,对以下情况(年龄≤80岁、无同时合并糖尿病及既往卒中病史、NIHSS评分≤25、无口服抗凝药物史、影像学缺血性损伤面积不超过大脑中动脉供血区1/3)时间窗可延长至4.5h。机械取栓时,推荐时间窗为损伤后6h,如采取penumbra系统取栓可延长时间窗16h。取栓术时避免采用全麻。
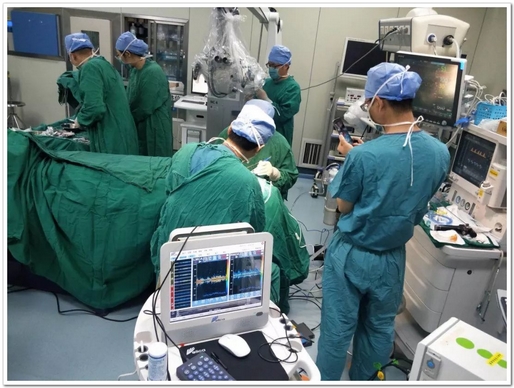
脑血流术中监测:
双通道各项参数均可以独立调节,特别是速度量程,全球唯一
在颈动脉内膜剥脱术时,患侧和健侧的脑血流差异较大,双通道速度量程独立调节,更直接更清晰的看到健侧和患侧的血流频谱变化。
由于入选标准、干预时机、预后、抗高血压药物、收缩压目标等不同,导致如何解读最近的关于脑出血后高血压治疗的研究变得较为复杂。在这些研究中,所纳入的患者脑出血量相对较小,且达到目标血压时间不一(从4.5-24h)。早期强化控制收缩压至140mmHg可以减少血肿扩张,但不能改善神经系统预后或病死率。在ATACH-2研究中,更积极的将血压控制至110-140mmHg与目标血压140-180mmHg对比时,未能发现更多的获益,但会有较高的肾脏并发症的发生率。简言之,ICH时控制收缩压可减少血肿扩张,但不应低于140毫米汞柱。
荷兰Finometer无创连续血压测量仪:
1、血压参数、心功能参数、血管外周阻力参数、自主神经功能参数等
2、和平号空间站、美国宇航局、哈佛大学、中国航天中心、天坛医院、宣武医院、吉林大学第一医院等等全球用户。
“颅脑健康 智能诊断方案提供商”
神经重症ICU-多模态同步监测解决方案提供商
【来源】新青年麻醉论坛



